
Terapia poznawczo behawioralna
 Jest terapią ustrukturyzowaną i krótkoterminową. Łączy techniki behawioralne (wywołanie zmiany poprzez modyfikację zachowań, nawyków, bodźców) z technikami poznawczymi (wywołanie zmiany poprzez odkrycie i modyfikację schematów myślenia). Obejmuje 5-9 spotkań oraz spotkanie follow-up, czyli sprawdzenie czy pozytywne zmiany się utrzymują. Na początku i końcu terapii grupowej CBT-I pacjenci wypełniają kwestionariusze, które następnie pozwalają monitorować i unaocznić zmiany w funkcjonowaniu i samopoczuciu na skutek oddziaływań terapeutycznych. Badania dowodzą, że ok. 70-80% pacjentów odczuwa znaczącą poprawę korzystając z terapii bezsenności CBT-I.
Jest terapią ustrukturyzowaną i krótkoterminową. Łączy techniki behawioralne (wywołanie zmiany poprzez modyfikację zachowań, nawyków, bodźców) z technikami poznawczymi (wywołanie zmiany poprzez odkrycie i modyfikację schematów myślenia). Obejmuje 5-9 spotkań oraz spotkanie follow-up, czyli sprawdzenie czy pozytywne zmiany się utrzymują. Na początku i końcu terapii grupowej CBT-I pacjenci wypełniają kwestionariusze, które następnie pozwalają monitorować i unaocznić zmiany w funkcjonowaniu i samopoczuciu na skutek oddziaływań terapeutycznych. Badania dowodzą, że ok. 70-80% pacjentów odczuwa znaczącą poprawę korzystając z terapii bezsenności CBT-I.
Dlatego jest zalecaną formą leczenia bezsenności w Europejskich Standardach Leczenia Bezsenności oraz przez polskie Towarzystwo badań nad Snem. Przewaga terapii poznawczo behawioralnej nad farmakoterapią to:
- Brak ryzyka uzależnienia
- Dłuższe utrzymywanie się skutków terapii (pacjent uczy się i dostaje „narzędzia” jak samodzielnie radzić sobie z bezsennością)
Techniki behawioralne
- Wdrożenie zasad higieny snu może wymagać zmian w stylu życia. Jest jednym z podstawowych elementów leczących w terapii bezsenności, lecz nie powinno być jedyną formą leczenia.
- Technika kontroli bodźców opiera się na założeniu, że osoby cierpiące na przewlekłą bezsenność kojarzą łóżko i sypialnię z niewyspaniem oraz lękiem przed bezsennością. Zatem celem zaleceń jest w tym przypadku odwrócenie tego i skojarzenie łóżka/sypialni ze snem i regeneracją. Pacjent ma kłaść się do łóżka tylko wtedy, gdy jest senny. Nie powinien w łóżku czytać, używać elektroniki, jeść, omawiać trudnych problemów. Zasadniczo jedyną czynnością dopuszczalną w łóżku poza snem może być seks. Jeżeli nie może spać przez więcej niż 20 minut, ma wyjść łóżka i robić rzeczy, które ustali razem z terapeutą.
- Technika ograniczania czasu spędzanego w łóżku. Pacjenci z bezsennością desperacko próbują nadrobić sen, w rezultacie spędzają w łóżku dużo więcej czasu niż faktycznie są zdolni „wyspać” Technika zaczyna się od określenia całkowitego czasu snu (czasu spędzanego w łóżku) na podstawie dziennika snu. Następnie pacjent dostaje za zadanie wstawać rano o tej samej godzinie, a pora kładzenia się spać dostosowywana jest do oszacowanych potrzeb długości snu dla danej osoby, co pozytywnie wpływa na jakość snu. Poprzez konsolidację snu, sen staje się bardziej „zbity” i jest w nim więcej snu głębokiego.
- Techniki relaksacyjne oraz mindfullnes pomagają w obniżeniu napięcia i ułatwiają zasypianie. Osoby z bezsennością doświadczają często gonitwy myśli – w zmniejszeniu jej pomagają techniki mindfullness, których działanie jest udowodnione w wielu badaniach.
Techniki poznawcze
- Psychoedukacja na temat snu i bezsenności dotyczy głównie fizjologii snu i mechanizmów jego regulacji oraz modelu powstawania przewlekłej bezsenności (model Spielmanna)
- Rozpoznawanie i zmiana schematów poznawczych w kontekście bezsenności jest ważnym elementem terapii. Pacjenci w trakcie terapii poznają swoje zniekształcenia poznawcze, które wpływają na odbiór rzeczywistości i dokonywane wybory. Przykładowo, często pacjenci obawiają się katastrofalnych skutków bezsenności. Celem jest ocena realności obaw i ich konfrontacja z wiedzą i faktami z życia z pacjenta.
Przykłady myśli, które mogą pojawić się kiedy pacjent nie może spać:
„Wszyscy inni śpią, tylko ja sobie nie radzę…”
„Nie zasnę dzisiaj w ogóle, co bardzo źle wpłynie na moją pracę”
„Jeśli się obudzę w nocy, to już później nie zasnę”
„Muszę spać 8h, żeby dobrze funkcjonować”
Praca polega na przeformułowaniu tych myśli oraz sprawdzeniu, które z nich są prawdziwe. Wiele z nich nie jest prawdziwych, np.
- „Wszyscy wokół śpią, tylko ja nie śpię” => wiele osób (ok. 30% ma problemy ze snem)
- „Nie zasnę dzisiaj w ogóle, co bardzo źle wpłynie na moją pracę” => nie jest możliwe, żeby w ogóle nie spać w nocy, co pokazują badania polisomnograficzne. Osoby z bezsennością niedoszacowują ile faktycznie śpią. Najczęściej też potrafią sobie poradzić w pracy pomimo słabszej nocy.
- „Jeśli się obudzę w nocy, to już później nie zasnę” => to nie prawda, wszyscy ludzie budzą się nawet kilkakrotnie w nocy, jednak nie pamiętają tego, ponieważ są to krótkie przebudzenia.
- „Muszę spać 8h, żeby dobrze funkcjonować” => to nie jest uniwersalna reguła, na przykład osobom powyżej 65 roku życia wystarczy ok. 6,5h snu
Narzędzia wykorzystywane w terapii poznawczo-behawioralnej bezsenności
- Diagnoza
- Ateńska Skala Bezsenności, pozwalająca określić natężenie bezsenności.
- Skala Bezsenności Epworth, mierząca nasilenie senności w ciągu dnia
- Kwestionariusz BDI II (Inwentarz Depresji Becka), pozwalający stwierdzić czy bezsenności nie towarzyszy depresja.
- Kwestionariusz lęku uogólnionego GAD 7 (osoby cierpiące na bezsenność często przejawiają wyższy poziom lęku niż inni)
- Dziennik snu.
Pozwala monitorować rzeczywiste zmiany w śnie pacjenta. Jest wypełniany codziennie rano, by zapobiec zniekształceniom pamięciowym.
- Aktygraf, pozwalający zobaczyć rzeczywistą aktywność pacjenta w ciągu dnia (np. „wyłapać” czy nie ma drzemek oraz czy pacjent był aktywny w ciągu dnia, co dobrze wpływa na sen).
Dysponujemy urządzeniami:
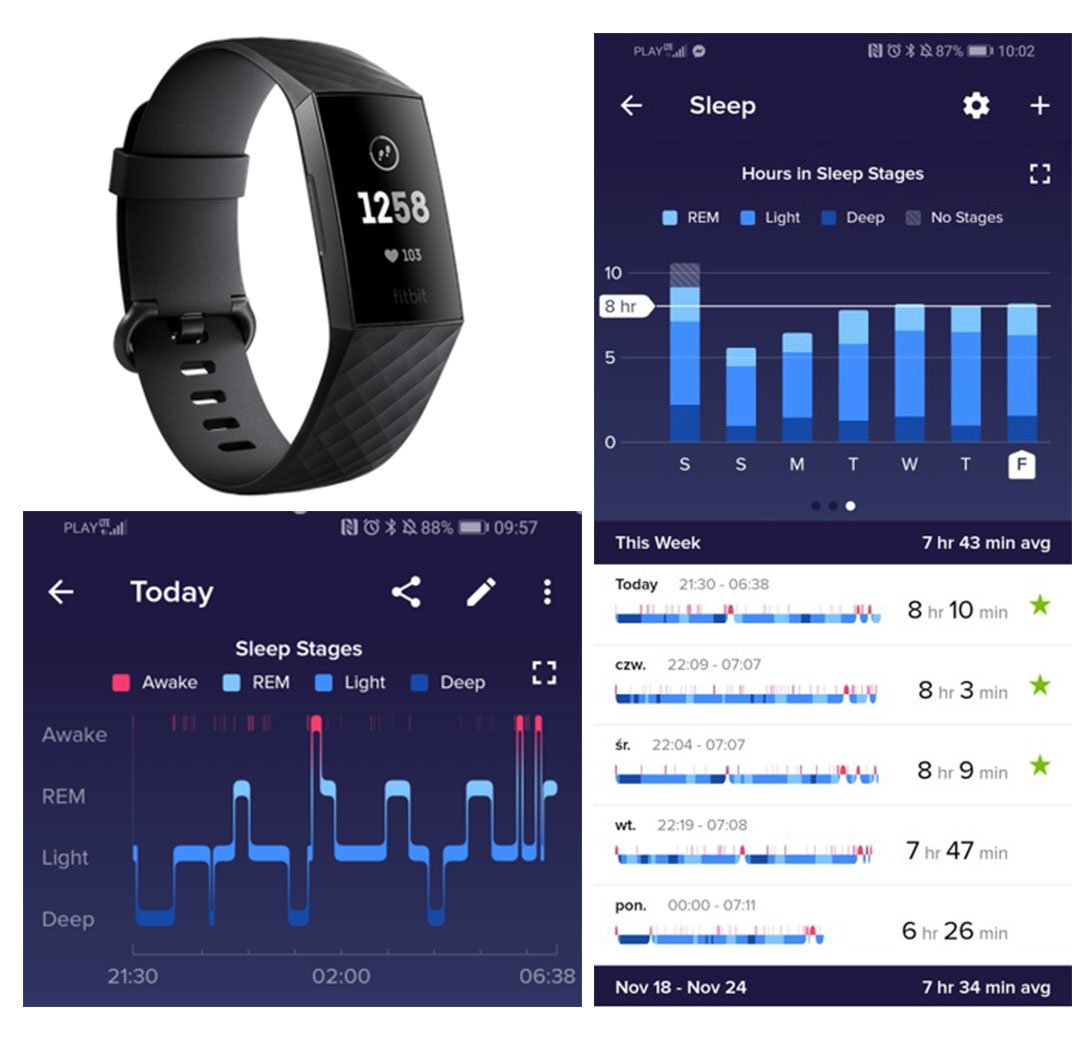
1. Opaska FitBit mierząca jakość snu oraz jego fazy za pomocą czujnika ruchu oraz pomiaru tętna w nocy. Opaska pokazuje na przykład ile rzeczywiście trwały przebudzenia w nocy.
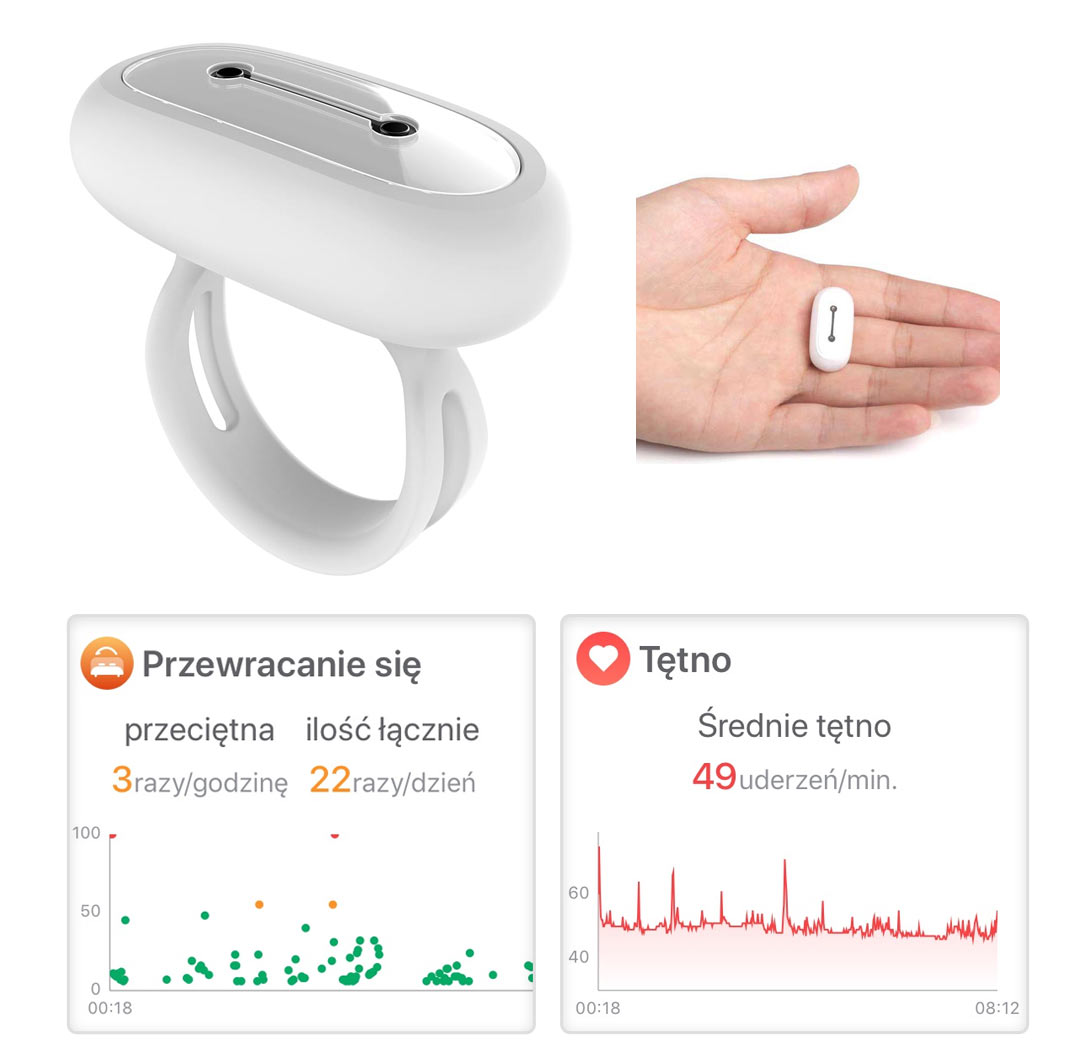
2. GO2sleep mierzące między innymi czy istnieje zagrożenie bezdechu sennego, ile razy osoba przewraca się z boku na bok w nocy oraz saturację krwi (natlenienie krwi podczas snu)
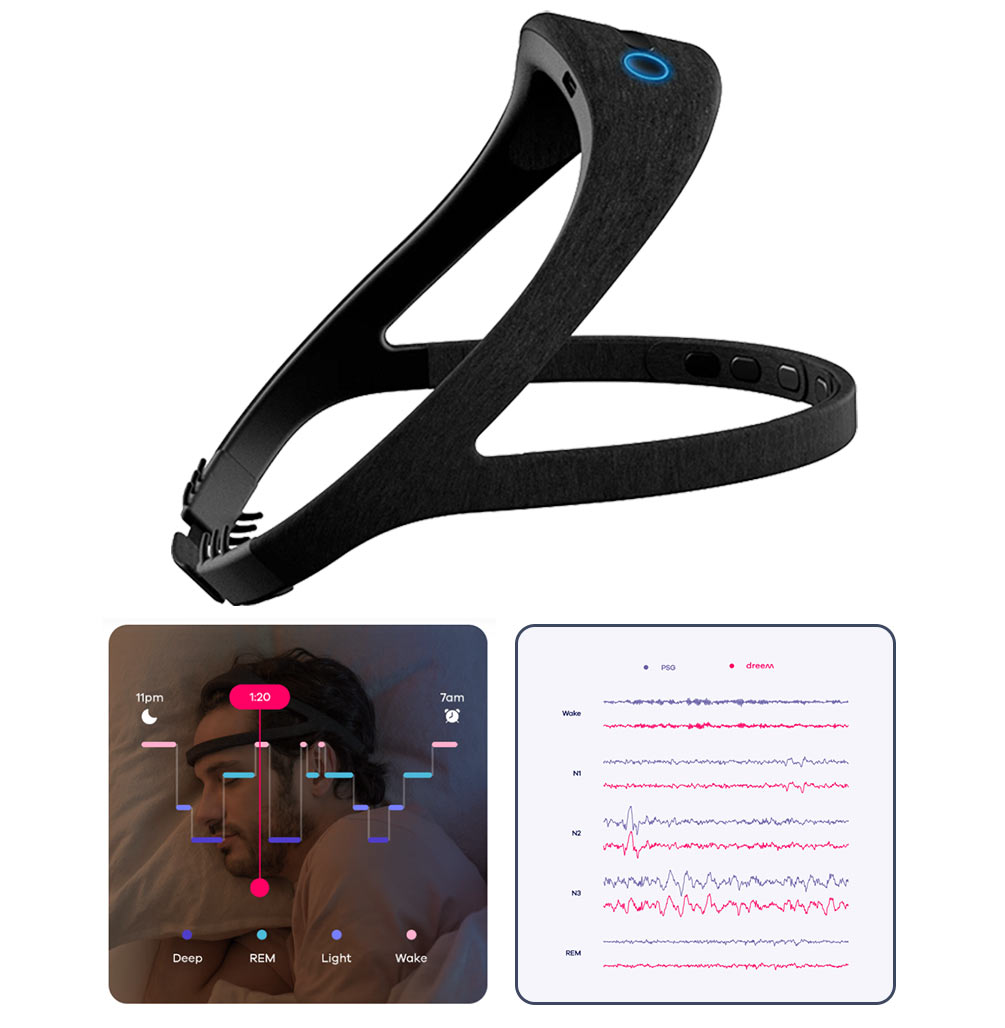
3. Opaska na głowę DREEM 2
Najdokładniejsze urządzenie na świecie dopuszczone do komercyjnego zakupu monitorujące sen. Mierzy fale mózgowe (EEG) i na tej podstawie ocenia, w której fazie snu jesteśmy. Jego dokładność została potwierdzona w wielu niezależnych badaniach.
Kontakt
ul. Mickiewicza 19,
60-833 Poznań
+48 503 178 327
możliwe sesje przez Skype
NIP: 7772880631 REGON: 302227069 © 2019. All rights reserved by "na dobry sen".